Ruhr Universität Comprehensive Cancer Center (RUCCC)

 Das Pankreaszentrum am St.-Josefs-Hospital
Das Pankreaszentrum am St.-Josefs-Hospital
Diagnostik und Therapie der Bauchspeicheldrüse
Wir klären gut- und bösartige Erkrankungen der Bauchspeicheldrüse ab, behandeln akute und chronische Entzündungen sowie Krebserkrankungen. Bei schweren Verläufen kann ein operativer Eingriff erforderlich sein.
Die etwa 15 Zentimeter lange, gelblich gefärbte Bauchspeicheldrüse ist anatomisch in Pankreaskopf, Pankreaskörper und Pankreasschwanz gegliedert. Sie enthält über das ganze Organ verteilt spezialisierte Zelltypen, die einerseits Verdauungsenzyme für den Abbau von Kohlehydraten, Eiweißen und Fetten und andererseits die für den Zuckerstoffwechsel wichtigen Hormone Insulin und Glukagon produzieren.
Die Bauchspeicheldrüse bildet täglich etwa 1,5 bis drei Liter Verdauungssekret. Die mehr als 20 verschiedenen Verdauungsenzyme werden zunächst als inaktive Vorstufen bereitgestellt, die erst im Darm aktiviert werden. Sie werden im Bauchspeicheldrüsengang zusammengeführt und über den letzen Abschnitt des Gallengangs in den oberen Teil des Dünndarms, den sogenannten Zwölffingerdarm, abgeführt.
Die Hormone Insulin und Glukagon sind wichtige Gegenspieler bei der Regulation des Blutzuckerspiegels. Sie werden in den mehr als eine Millionen Langerhanns'schen Inseln produziert und ins Blut abgegeben. Die Langerhanns'schen Inseln sind Gruppen spezialisierter Zelltypen, die inselartig in der gesamten Bauchspeicheldrüse verteilt sind. Insulin ermöglicht die Aufnahme von Glukose in die Körperzellen. Fehlt Insulin, steigt der Blutzucker in lebensbedrohlicher Weise an. Der Patient wird zum Diabetiker. Glukagon wird dagegen bei niedrigem Blutzuckerspiegel freigesetzt, um Glukosereserven vor allem aus der Leber und dem Fettgewebe zu mobilisieren. Es verhindert also Unterzuckerungen.
Beide Funktionen der Bauchspeicheldrüse bleiben in der Regel auch dann in ausreichendem Maße erhalten, wenn Teile des Organs krankheitsbedingt entfernt werden müssen. Wenn die Behandlung ohne Komplikationen verläuft, kann der Mensch ohne wesentliche Einschränkungen mit einer verkleinerten Bauchspeicheldrüse weiterleben.
Akute oder schubartige Entzündungen sowie gut- oder bösartige Veränderungen des Drüsengewebes können zu vorübergehenden oder dauerhaften Schädigungen der Drüsenfunktionen, zur Freisetzung aggressiver Stoffe in den Körper und zu Behinderungen oder Verschlüssen des abführenden Gangsystems führen. Außerdem können bei schweren Verläufen benachbarte Organe wie der Dünndarm, das Lymphsystem oder die Milz betroffen sein. Krankheiten der Bauchspeicheldrüse können Schmerzen im Oberbauch verursachen und eine Gelbfärbung des Patienten hervorrufen. Gewichtsverlust und Appetitlosigkeit sowie eine neu auftretende Diabetes-Erkrankung können weitere Hinweise sein.
Die erste Diagnose stellen in der Regel Hausärzte oder Internisten. Die Patienten werden dann zur genauen Abklärung der Beschwerden ins Krankenhaus eingewiesen. Die Behandlung von akuten oder chronischen Entzündungen richtet sich nach dem Befund und den Beschwerden des Patienten. Bei schweren Verläufen des Krankheitsbildes kann ein operativer Eingriff erforderlich sein. Sollte eine Tumorerkrankung vorliegen, wird in jedem einzelnen Fall im Rahmen einer Tumorkonferenz von spezialisierten Fachärzten eine optimale Behandlungsstrategie vorgeschlagen.
Die Chirurgen schätzen anhand der vorliegenden Untersuchungsbefunde ein, ob eine operative Behandlung erforderlich und im Einzelfall möglich ist. Die endgültige Diagnose über Art und Stadium der Erkrankung kann erst im Rahmen der Operation gestellt werden. Abhängig davon wird eine kurative oder eine palliative Therapie durchgeführt.
Im Zuge der Operation werden entzündete, abgestorbene oder von Krebs befallene Teile der Bauchspeicheldrüse entfernt. Das Ziel der kurativen Krebstherapie ist Heilung. Bei Pankreastumoren ist etwa ein Fünftel der Fälle operabel. Die chirurgische Entfernung der befallenen Teile der Bauchspeicheldrüse, oft einschließlich eines Teils des Darms sowie des benachbarten Lymphgewebes ist die einzige Behandlungsmöglichkeit. Darüber hinaus werden Drainagen gelegt und der Abfluss des Verdauungssekrets in den Darm wird wieder hergestellt.
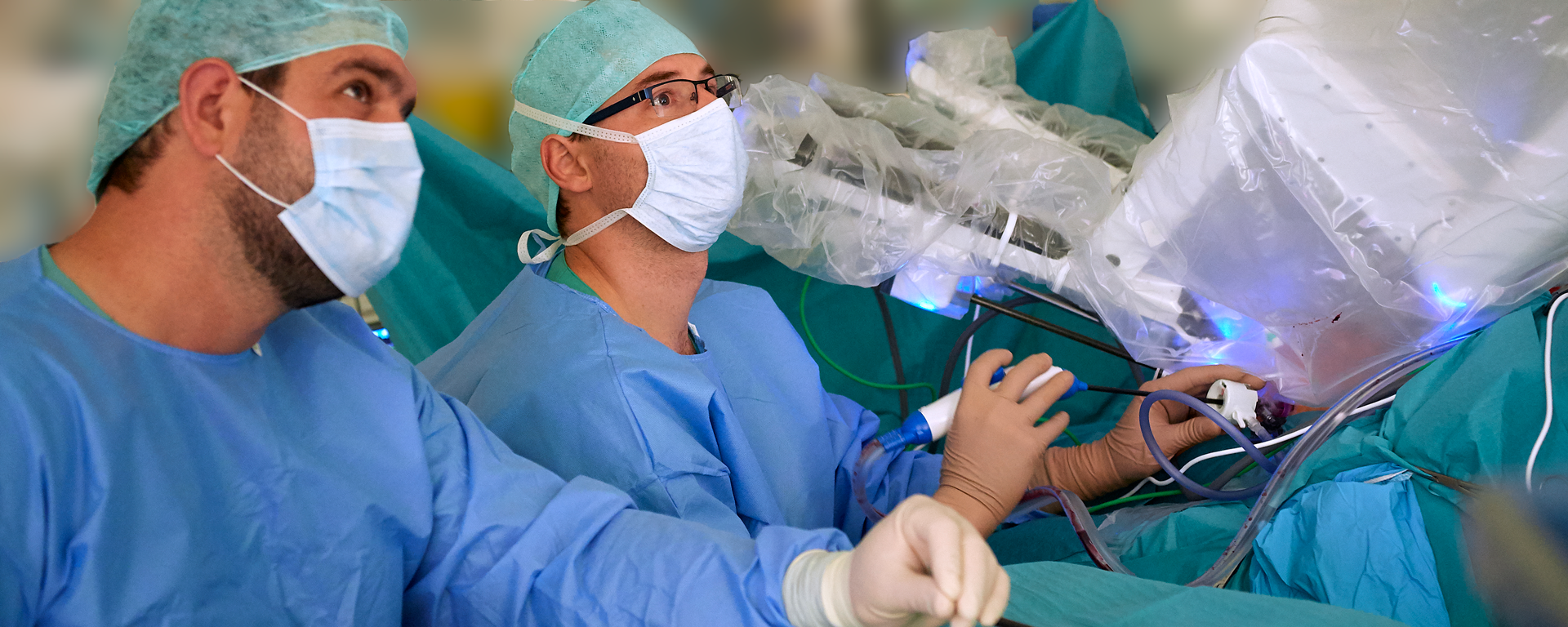
Die Operationen sind sehr anspruchsvoll und technisch schwierig. Sie sollten nur an spezialisierten Zentren von entsprechend geschulten Chirurgen durchgeführt werden. Wir führen am St.-Josefs Hospital seit vielen Jahren als zertifiziertes Zentrum Operationen an der Bauchspeicheldrüse durch. In vielen Fällen kann mittlerweile minimal-invasiv (in sog. „Schlüssellochtechnik“) vorgegangen werden. Seit 2018 kommt dabei in unserem Haus der daVinci OP Roboter zum Einsatz, der im Dortmunder Robotikzentrum am St. Josefs-Hospital zur Verfügung steht. Hiermit können auch große Operationen an der Bauchspeicheldrüse über kleinste Schnitte in der Bauchdecke durchgeführt werden.
Wenn alles gut verlaufen ist, kann der Patient das Krankenhaus häufig schon zehn bis zwölf Tage nach der Operation verlassen. An eine Operation aufgrund einer Krebs[-erkrankung schließt sich in der Regel nach der Erholungsphase eine (ambulante) Chemotherapie an. Da langfristig ein Risiko besteht, dass der Bauchspeicheldrüsenkrebs erneut auftritt, sind regelmäßige Nachsorge-Kontrollen beim Onkologen Pflicht.
Auch wenn Heilung nicht möglich ist, weil sich zum Beispiel bereits Metastasen, also Tochtergeschwulste in anderen Körperorganen, gebildet haben, oder das Tumorgeschehen zu weit ausgebreitet ist, kann eine palliative Operation sinnvoll sein. Der Patient wird dadurch entlastet, der Abfluss von Galle sowie die Darmpassage werden wieder gewährleistet. Der Patient kann wieder essen und die Gelbfärbung geht zurück. Er gewinnt wieder Lebensqualität.
Wenn die Bauchspeicheldrüse zur Hälfte entfernt worden ist und der Patient vorher keinen Diabetes hatte, wird er nur in seltenen Fällen zuckerkrank werden. Ein vor der Behandlung bestehender Diabetes kann sich leicht verschlechtern. Wenn ein Patient im Rahmen seiner Bauchspeicheldrüsen-Erkrankung einen neu aufgetretenen Diabetes hatte, kann der Tumor die Ursache gewesen sein. Dann ist der Diabetes unter Umständen nach der Behandlung verschwunden. Nur in sehr seltenen Fällen, wenn die Bauchspeicheldrüse vollständig entfernt werden muss, ist der Patient hinterher Diabetiker und auf Insulin angewiesen.
Terminvereinbarungen mit Angabe der Erkrankung über das Sekretariat unter +49 231 4342-2201 oder per Email.
Ansprechpartner

Leiter des Pankreaszentrums

Chefarzt Prof. Dr. med. Heiner Wolters