Prothesen für alle großen Gelenke
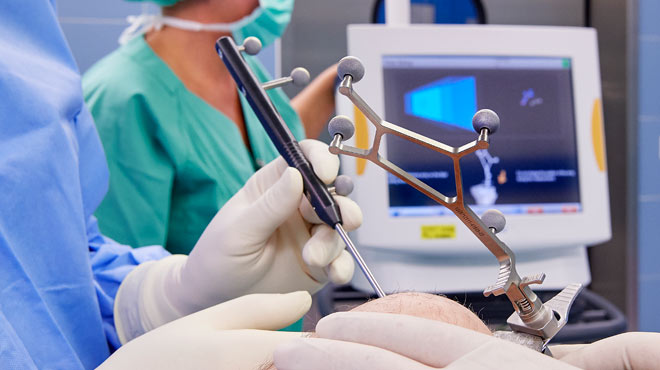
In der Klinik für Orthopädie, Rheumaorthopädie und Unfallchirurgie werden im Jahr rund 650 Endoprothesen eingesetzt. Wir führen sowohl primäre als auch Wechseloperationen durch. Das bedeutet, dass Kunstgelenkersatz auch bei höheren Schwierigkeitsgraden, bei stärkeren Deformitäten und Lockerungen von bereits vorhandenen Implantaten angeboten wird. Dabei kann durch Computerunterstützung eine höhere Genauigkeit des Einbaus erzielt werden. Wir setzen moderne, verschleißarme Prothesen ein, die lange Haltbarkeit erwarten lassen. Neuentwicklungen bei den Materialien minimieren allergische Reaktionen.
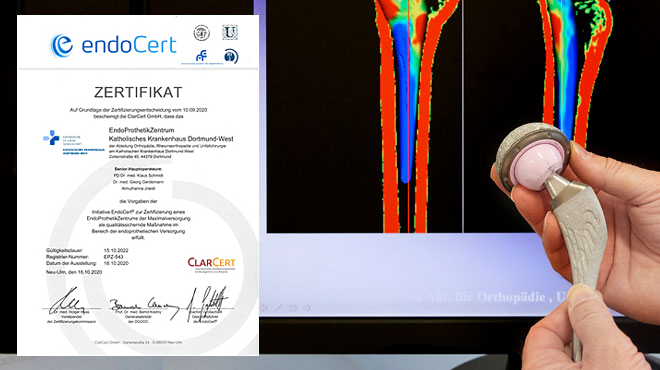
Das EndoProthetikZentrum am Kath. Krankenhaus Dortmund-West ist seit August 2016 als Maximalversorger nach dem EndoCert-Standard zertifiziert. EndoCert ist eine lnitiative der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC), die die quaIitativ hochwertige Durchführung gelenkersetzender Eingriffe unabhängig kontrolliert und bewertet. Das Zertifikat bestätigt ein hohes Maß an Spezialisierung, Kompetenz und Erfahrung.
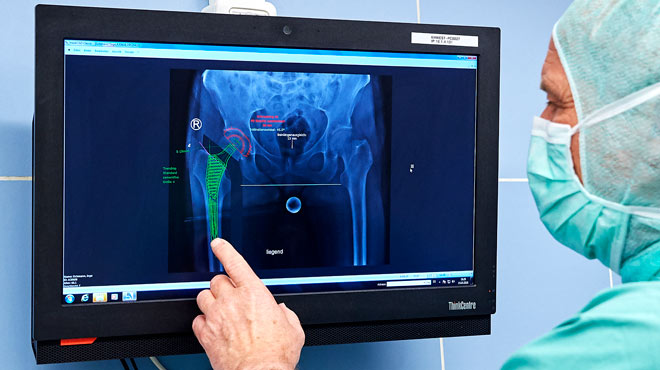
Für spezielle Fälle kann auf die dreidimensionale Rekonstruktion der Gelenke am Computer zurückgegriffen werden. Auf dieser Basis können in enger Kooperation mit den entsprechenden Herstellern maßgefertigte Spezialimplantate angefertigt werden. Teilprothesen beschränken den Ersatz auf die betroffenen Knochenanteile und erlauben es, den Knochenverlust beim Protheseneinbau einzuschränken.
Damit ein Patient mit seiner Prothese zufrieden leben kann, kommt es darauf an, bei der Planung und der Durchführung seine Gesamtkonstitution sowie das Zusammenspiel des Bewegungsapparates insgesamt angemessen zu berücksichtigen. Deshalb analysieren wir im Vorfeld die individuelle Konstitution ihres Muskel-, Sehnen- und Bindegewebsapparates und richten die Therapieplanung auf Ihre Lebenssituation und Ihre Erwartungen aus.
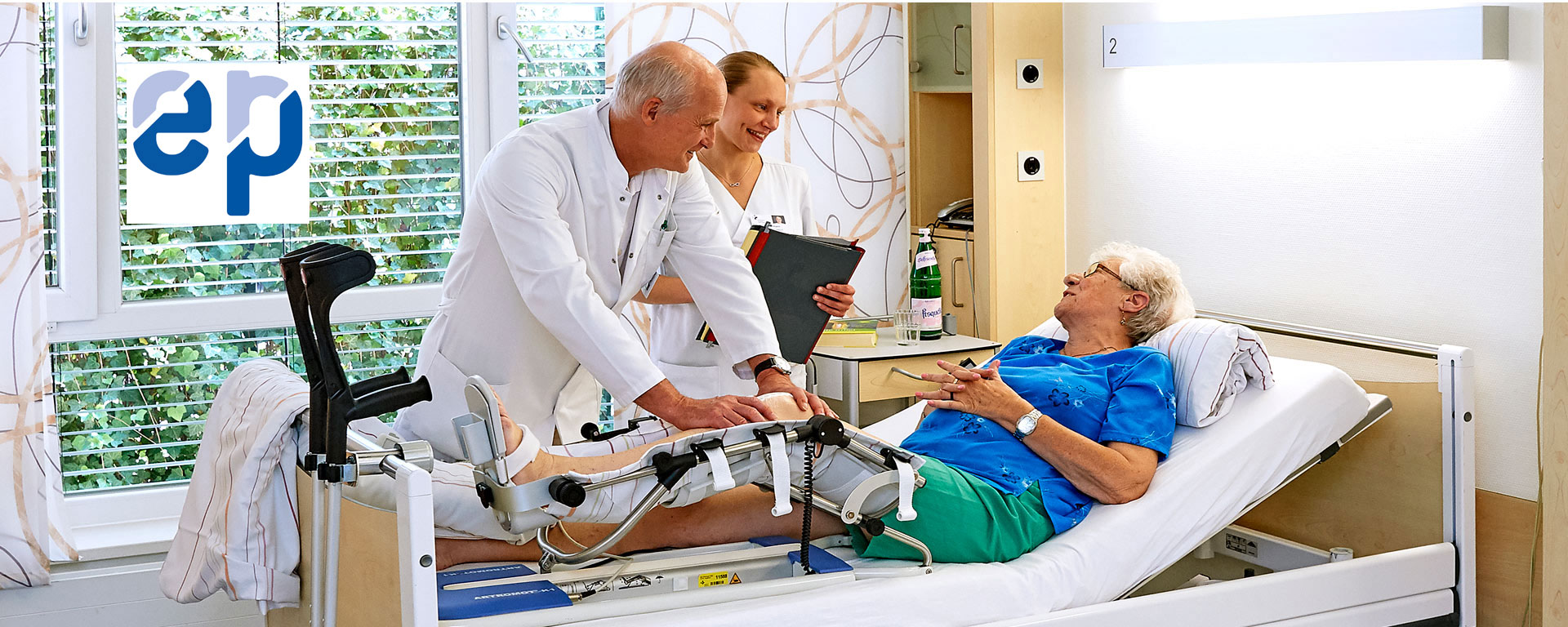
Priv.-Doz. Dr. Schmidt erläutert OP-Verfahren
Hüftgelenkersatz
Kniegelenkersatz
Physiotherapie / Thera Fit
Ziel einer modernen medizinischen Behandlung ist es immer, dass erkrankte Menschen so gut und so schnell wie möglich ihre Beweglichkeit und damit ihre Selbstständigkeit, Alltagskompetenz und Berufsfähigkeit wiedererlangen. Wir unterstützen Sie dabei, dass Sie nach Ersatz eines Kniegelenks oder Hüftgelenks schnell wieder auf die Beine kommen.
Unsere modern eingerichteten Abteilungen bieten umfangreiche Behandlungsmöglichkeiten, darunter krankengymnastische Behandlungen, Massagen und physikalische Anwendungen, Bäder und Packungen. Unsere Physiotherapeuten betreuen alle stationären Patienten, die einen entsprechenden Bedarf haben. Eine enge und vertrauensvolle Zusammenarbeit pflegen sie insbesondere mit unseren orthopädischen Kliniken. Die Abteilungen stehen darüber hinaus für ambulante Behandlungen zur Verfügung, die von einem zuweisenden Arzt verordnet werden. Die Abrechnung ist mit allen gesetzlichen und privaten Krankenversicherungen möglich.
Unsere Physiotherapeuten stehen auch am Wochenende für Behandlungen zur Verfügung. Die Patienten können also auch samstags und sonntags unter Anleitung trainieren, um schnell wieder auf die Beine zu kommen.
Thera Fit ist unser Präventions- und Nachsorgezentrum an den Standorten in Dortmund Kirchlinde und in Castrop-Rauxel. Die wohnortnahe, ambulante Rehabilitation erspart den Patienten langwierige, stationäre Nachbehandlungen. Die erweiterte ambulante Physiotherapie ist eine Kombination aus den drei bewährten Therapieverfahren: Krankengymnastik, physikalische Therapie und medizinische Trainingstherapie.
Das Thera Fit- Programm finden Sie hier.
Unser Therapiegarten

Orientiert am Reha-Gedanken lädt der parkähnliche Außenbereich Patienten und ihre Angehörigen zu unbeschwerten Bewegungsübungen nach einem künstlichen Gelenkersatz ein. Hier können Sie nach einer Hüft- oder Knie-OP unterschiedliche Alltagssituationen im Außenbereich trainieren.

Ein Auto, Treppenaufgänge, kleine Steigungen und wechselnde Untergründe bieten Trainingsmöglichkeiten unter entspannten Bedingungen, damit die Patienten ihre Alltagsmobilität so schnell wie möglich wieder erlangen können. Sitzgelegenheiten zum Verweilen stehen für das Päuschen zwischendurch bereit.
Klinik für Orthopädie, Unfallchirurgie und Rheumaorthopädie am Kath. Krankenhaus Dortmund-West

Sekretariat Priv.-Doz. Dr. med. Klaus Schmidt

Nicol Erdelmann: +49 231 6798-2301
orthopaedie.dowest@lukas-gesellschaft.de
Sekretariat, Stationäre Terminplanung, stationäres Patientenmanagement
Patricia Pawlak: +49 231 6798-2125
orthopaedie.dowest@lukas-gesellschaft.de
Zentrale Aufnahme und Diagnostik (ZAD), Orthopädische Ambulanz
Ambulanz, Terminvergabe zur Ambulanz, allgemeine Fragen: +49 231 6798-2270
zad.dowest@lukas-gesellschaft.de
Privatsprechstunde
Mo. 14:00 Uhr - 19:00 Uhr
Rheumasprechstunde
Fr. 10:00 Uhr - 13:00 Uhr
Allgemeine orthopädische Sprechstunde
Mo. - Fr. 10:00 Uhr - 13:00 Uhr
Arbeitsunfälle/BG
Di. 08:15 Uhr - 09:15 Uhr
Do. 14:00 Uhr - 15:00 Uhr
Schulunfälle
Mi. 15:00 Uhr