Die Kernbesuchszeit ist täglich zwischen 14:00 und 20:00 Uhr. In Ausnahmefällen und in Absprache mit der Station sind andere Zeitfenster möglich.
Audio-Vision im Patientenzimmer
Mit zunehmendem Durchschnittsalter der Bevölkerung müssen immer häufiger Patient:innen im Krankenhaus behandelt werden, die unter der vorübergehenden Unterbringung in ungewohnter Umgebung seelisch leiden. Dank Unterstützung des Fördervereins kann am St. Josefs Hospital jetzt ein audio-visuelles Projektionssystem zur Entlastung der Betroffenen eingesetzt werden.
„Mit dem mobil einsetzbaren Gerät können wir den Betroffenen im Patientenzimmer audio-visuelle Eindrücke vermitteln, die sie ablenken und beruhigen“, erklärt Pflegedienstleiterin Lea Korte. „Wir sind froh und dankbar, dass wir unseren Patient:innen dank des Fördervereins der katholischen Krankenhäuser in Hörde, Kirchlinde und Castrop-Rauxel jetzt diese entspannende Unterstützung anbieten können.“
„Das Besondere dieses Projektionssystems ist seine Flexibilität“, erklärt der Vorsitzende des Fördervereins, Michael Lenke. „Neben vorgefertigten Modulen können auch Bilder oder Videos verwendet werden, die von Angehörigen per USB-Stick zur Verfügung gestellt werden. Damit können die projizierten Eindrücke individuell und persönlich gestaltet werden.“
Das nächste Thema lesen Sie in:
Erkrankungen von Gallenblase und Gallenwegen
Die Chefärzte vom St. Josefs Hospital, Prof. Dr. Heiner Wolters von der Klinik für Allgemein- und Viszeralchirurgie und Priv.-Doz. Dr. med. Christian Teschendorf von Chefarzt der Klinik für Innere Medizin erläutern im Gespräch mit Moderator Sascha Staat über Erkrankungen und Behandlungen von Erkrankungen der Galle. Der Podcast ist Teil der GesunDo-Serie des Lensing Media Verlags.
Medizinische Versorgung
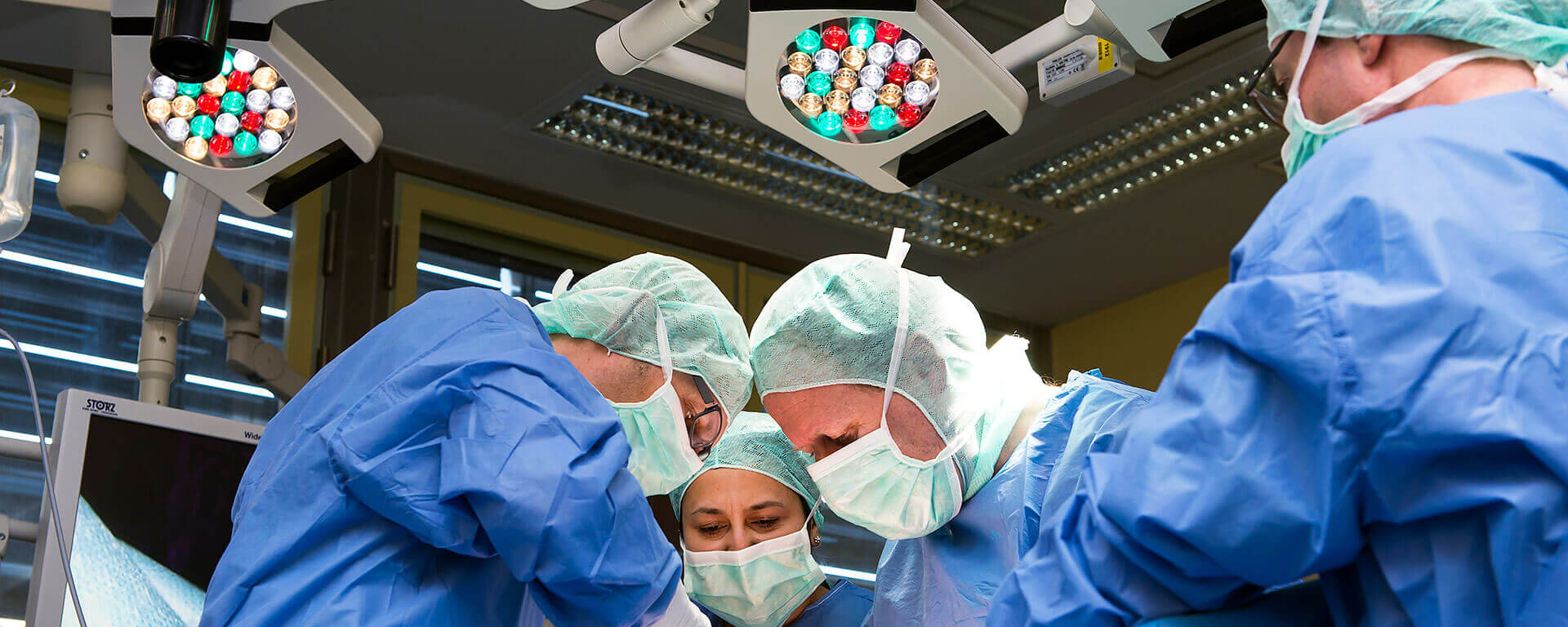
High-Tech-OPs mit Robotertechnik und 3D-Video-Optik, individuell angepasste Narkosen, begleitende Schmerztherapie und moderne Intensivbetreuung sichern eine optimale Behandlung.
Medizinische Fachabteilungen
Medizinische Zentren

Ihr Weg zu uns
Wir legen Wert darauf, dass Sie in angenehmer Atmosphäre und ohne große Umstände versorgt werden. In unserer Zentralen Aufnahme- und Diagnostikabteilung (ZAD) besprechen wir alles, was im Vorfeld zu klären ist.
Ihre Zeit im Krankenhaus
Ein modernes Pflegemanagement, ein kompetentes Ärzteteam, einfühlsame Krankenhausseelsorger und eine gute Küche sorgen dafür, dass Sie sich den Umständen entsprechend wohl fühlen können.

Altenpflege mit Herz
Unsere St. Lambertus Altenpflegeeinrichtungen in Castrop bieten den Menschen eine gemeindenahe Pflege und Betreuung. Wir uns auf Ihre persönlichen Wünsche und bisherigen Lebensgewohnheiten ein.
Veranstaltungen und Kursangebote

Mit Herz und Kompetenz
Mitten im Herzen des Ruhrgebietes bieten die Kliniken der SLG St. Paulus Gesellschaft eine kompetente und strikt an modernen Standards ausgerichtete medizinische Versorgung. 1.700 Mitarbeiter in 16 medizinischen Fachabteilungen mit 840 Betten kümmern sich jährlich um 35.000 Patienten.
Lukas-Einrichtungen firmieren unter einem neuen Dach.
Die Einrichtungen der vormaligen Kath. St. Lukas Gesellschaft, das St. Josefs Hospital in Dortmund-Hörde, das St. Rochus Hospital in Castrop-Rauxel, das Kath. Krankenhaus Dortmund-West und die St. Lambertus Pflegeeinrichtungen in Castrop-Rauxel, haben sich mit Wirkung vom 1. Juni 2021 mit den Einrichtungen der Kath. St.-Johannes-Gesellschaft in Dortmund, des Marienkrankenhauses Schwerte und der Katholischen Kliniken Lünen-Werne zur Kath. St. Paulus Gesellschaft zusammengeschlossen. Die Eigentümer der neuen Holding sind die katholischen Kirchengemeinden und Stiftungen aus den jeweiligen Städten. Gleichberechtigt geführt wird die Holding durch die bisherigen Geschäftsführer der vier Gründungsgesellschaften, Clemens Galuschka, Klaus Bathen, Axel Weinand und Jürgen Beyer. Den Vorsitz im Aufsichtsrat hat Prof. Dr. Martin Rehborn.
Unsere Verpflichtung ist das caritative Engagement.
Die koordinierte Zusammenarbeit einer großen Zahl fachspezifisch ausgebildeter Mitarbeiter gewährleistet eine hohe Qualität in allen Versorgungsbereichen. Auf der Basis christlicher Grundwerte engagieren sich unsere Mitarbeiter für eine Betreuung, bei der optimale Versorgung und menschenwürdige Behandlung untrennbar zusammen gehören.
Wir bieten extern kontrollierte Qualität.
Bedingung für eine optimale Versorgung ist das ständige Bemühen um Qualität in allen Bereichen. Die Einrichtungen der SLG St. Paulus Gesellschaft stellen sich hohen Ansprüchen, nicht nur im medizinischen und technischen Bereich, sondern darüber hinaus insbesondere auch bei der Pflege. Häuser und Fachgruppen übergreifende Konzepte, die in gemeinsamen Konferenzen erarbeitet werden, führen zu standardisierten Abläufen, die Transparenz, Effizienz und Erfolg sichern.
Unsere Stärke ist Vernetzung.
Die Fortbildung unserer Mitarbeiter ist ebenso selbstverständlich wie die ständige Anpassung unseres therapeutischen Angebots an neue Entwicklungen in der Medizin. Den Patienten kommt es insbesondere zugute, wenn für die Abstimmung von Behandlungsmaßnahmen auf eine breite fachliche Kompetenz zugegriffen werden kann. Durch die Beteiligung am größten Verbund onkologischer Tumorzentren im Ruhrgebiet sichern wir eine interdisziplinäre Zusammenarbeit auf hohem medizinischem Niveau und gewährleisten eine Anbindung an die Universitätsmedizin.
Benchmark ermöglicht Selbstkritik.
Darüber hinaus steht die SLG St. Paulus Gesellschaft über den CLINOTEL-Krankenhausverbund im ständigen Austausch mit Kliniken in anderen Regionen des Bundesgebietes. Ohne auf die Eigenständigkeit zu verzichten, stärkt uns diese Zusammenarbeit durch Wissenstransfer, Benchmarking und zentrale Dienstleistungen im Wettbewerb um die besten Leistungsangebote zum Wohle unserer Patienten.
Wir bewegen uns.
Anliegen des Qualitätsmanagements ist es, durch regelmäßige Überprüfungen die Ziele der Patientenversorgung, die Arbeitsabläufe sowie die Leistungsergebnisse zu überwachen und an deren Weiterentwicklung und Optimierung zu arbeiten. Durch inhaltliche und organisatorische Maßnahmen stellen wir eine optimale Versorgung in allen Bereichen sicher. Wir nehmen jeden Hinweis und Verbesserungsvorschlag ernst und binden ihn in unseren kontinuierlichen Verbesserungsprozess ein. Ziel ist es, dass das Zusammenspiel sämtlicher Einheiten und Prozesse unserer Einrichtungen harmonisch aufeinander abgestimmt erfolgt.
Kompetenz in zertifizierten Zentren.
Qualitätsmanagement hat bei Lukas Tradition, denn die Häuser der SLG St. Paulus Gesellschaft verfügten bereits lange vor ihrem Zusammenschluss 2004 über umfassende Qualitätsmanagementsysteme. Das Castroper St. Rochus Hospital wurde beispielsweise bereits 1998 als eines der ersten drei Häuser in NRW nach DIN EN ISO 9001 zertifiziert.
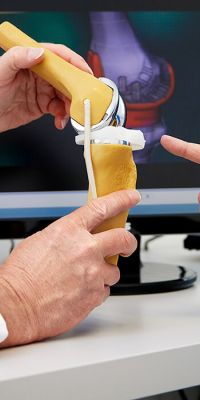
Das Qualitätsmanagement beschränkt sich nicht auf die allgemeinen Abläufe im Klinikalltag, sondern richtet seine Aufmerksamkeit darüber hinaus in besonderer Weise auf Kernbereiche der Patientenversorgung. Ausdruck der umfassenden Anstrengungen in diesen Bereichen sind vielfältige spezielle Zertifizierungen, die regelmäßig erneuert werden. Zertifiziert sind insbesondere unsere medizinischen Schwerpunkte und Zentren in der Behandlung von Tumorerkrankungen wie Darm- und Prostatakrebs sowie in der Versorgung von internistischen (Diabetes), urologischen (Kontinenz) und gynäkologischen (Endometriose) Krankheitsbildern. Das St. Josefs Hospital ist Lokales Traumazentrum und die Klinik für Orthopädie und Unfallchirurgie am Kath. Krankenhaus Dortmund-West ist zertifiziertes EndoProthetikZentrum der Maximalversorgung. Weitere Bereiche wie die Brustkrebs-, Gefäß-, die Fuß- oder die Schilddrüsenchirurgie erfüllen alle für zertifizierte Zentren geforderten Versorgungsstandards.
CIRS sichert internes Fehlermanagement.
Im Rahmen des Qualitäts- und Risikomanagements ist darüber hinaus ein internes Fehlermeldesystem CIRS etabliert, das durch systematische Erfassung von Problemen, die in großen Institution im Alltagsgeschehen nie ganz zu vermeiden sind, eine genaue Analyse von Risiken ermöglicht, denen dann frühzeitig und systematisch entgegengetreten werden kann.
Wir vergleichen uns mit Anderen.
Unsere Krankenhäuser gehören dem CLINOTEL-Krankenhausverbund an. Gemeinsam verfolgen leistungsstarke „Non-Profit-Krankenhäuser“ das gemeinsame Ziel, beste Medizin und höchste Patientenzufriedenheit zu erreichen. Wir stellen unsere Ergebnisse aus der gesetzlich vorgeschriebenen Qualitätssicherung und der freiwilligen CLINOTEL-Qualitätssicherung mit Routinedaten dar. Alle Mitgliedshäuser erfassen die Zufriedenheit der Patienten in einer kontinuierlichen Patientenbefragung und veröffentlichen regelmäßig die Ergebnisse auf der CLINOTEL-Webseite im Internet.
Qualitätsberichte 2022
St. Josefs Hospital
Die in unmittelbarer Nähe des Phönix-Sees gelegene Klinik bietet den Bürgern im Dortmunder Süden über die Grund- und Regelversorgung hinaus ausgewiesene Schwerpunktversorgungen, die überregional nachgefragt werden. Im Bereich der Krebstherapie gilt dies insbesondere für Patienten mit Darm-, Prostata-, Brust- und Bauchspeicheldrüsenkrebs. Es gibt eine Diabetologische Schwerpunktversorgung inklusive Fußambulanz. Die Klinik ist Lokales Traumazentrum und beteiligt sich an der städtischen Notfallversorgung.
Kath. Krankenhaus Dortmund-West
Die Kirchlinder Klinik bietet über die Grund- und Regelversorgung für die Bürger im Dortmunder Westen hinaus eine ausgewiesene orthopädische und rheumaorthopädische Schwerpunktversorgung mit weit über Dortmund hinaus reichendem Einzugsgebiet an. Die Klinik ist EndoProthetikZentrum der Maximalversorgung und beteiligt sich an der städtischen Notfallversorgung.
St. Rochus Hospital
Die Castroper Klinik bietet über die Grund- und Regelversorgung hinaus überregional nachgefragte ausgewiesene Schwerpunktversorgungen in den Bereichen der Plastischen Chirurgie und der Fußchirurgie an. Die Klinik ist Mitglied im Westdeutschen Brustcentrum und beteiligt sich an der städtischen Notfallversorgung.
Weitere Einrichtungen
Betriebsleitung

Geschäftsführer
Dipl.-Kfm. Clemens Galuschka

Sprecher der Ärztlichen Direktoren
Prof. Dr. med. Heiner Wolters

Sprecher des Pflegedirektoriums
Dipl. Pflegewirt (FH) Peter Mölle
Standortleitungen

Standortleitung
(St. Josefs Hospital)
Dipl.-Kff. Regina Luckner

Standortleitung
(Kath. Krankenhaus Dortmund-West und St. Rochus Hospital)
Dipl. Pflegewirt (FH) Axel Westermann
Ärztliche Direktoren

Ärztlicher Direktor
(St. Josefs Hospital)
Prof. Dr. med. Heiner Wolters

Ärztlicher Direktor
(Kath. Krankenhaus Dortmund-West)
Dr. med. Ralf Kötter

Ärztlicher Direktor
(St. Rochus Hospital)
Dr. med. Hinrich Böhner
Pflegedirektion

Sprecher des Pflegedirektoriums
Dipl. Pflegewirt (FH) Peter Mölle

Pflegedirektorin
(St. Josefs Hospital)
B.A. Annika Stemann

Pflegedirektor
(Kath. Krankenhaus Dortmund-West und St. Rochus Hospital)
Dipl. Pflegewirt (FH) Axel Westermann
Radiologische Diagnostik und Strahlentherapie
Das Medizinische Versorgungszentrum für Radiologie, Strahlentherapie und Nuklearmedizin von Prof. Uhlenbrock übernimmt als Kooperationspartner im Rahmen der stationären Versorgung an allen Standorten der Lukas Gesellschaft die radiologische Diagnostik und Therapie inklusive CT und MRT. Auch Strahlentherapien werden in Kooperation angeboten. Erfahren Sie mehr ...
Ambulante Chemotherapie
Die für die individuelle Chemotherapie erforderlichen Medikamente werden von unserer Apotheke zur Verfügung gestellt. Patientinnen der Gynäkologie am St. Rochus-Hospital können in der Klinik ambulant versorgt werden. Darüber hinaus werden ambulante Chemotherapien von den kooperierenden Fachärzten für Hämatologie und Onkologie, Dr. med. Jörg Lipke, Dr. med. Christiane Bernhardt und Daniela Collette im Medizinischen Zentrum am Oelpfad in Dortmund-Hörde bzw. am Kath. Krankenhaus Dortmund-West angeboten. Erfahren Sie mehr ...
Medizinisches Zentrum am Oelpfad
Das Medizinische Zentrum bietet niedergelassenen Ärzten und Gesundheitsdienstleistern Räumlichkeiten für eine Ansiedlung in unmittelbarer Nähe des Krankenhauses. Das politisch gewollte Konzept der Integrierten Versorgung, bei der ambulanter und stationärer Bereich im Sinne der Patienten zu einer kontinuierlichen Versogungskette enger zusammenrücken, wird hier mit Leben gefüllt. Erfahren Sie mehr ...

Unsere Cafeterien
Die Cafeterien am St. Josefs Hospital und am St. Rochus Hospital halten ein umfangreiches und leckeres Speisenangebot für Besucher, Angehörige und Patienten vor. Hier können Sie in einem angenehmen Ambiente gemeinsam die Zeit verbringen.
Unsere Cafeteria finden Sie im vierten Obergeschoss, dort können Sie neben dem reichhaltigen Frühstücks-, Salat- und Kuchenbüffet mit frischen Waffeln auch noch einen schönen Blick über Hörde genießen. Außerdem bieten wir in der Zeit von 11:45 Uhr bis 14:30 Uhr ein ausgewogenes, abwechslungsreiches Mittagessen inklusiveeiner vegangen Menülinie an.
Öffnungszeiten
Mo. - Fr. 8:00 Uhr - 16:30 Uhr
So. und Feiertage 11:30 Uhr - 17:30 Uhr
Unsere Cafeteria befindet sich im Bereich der Eingangshalle. Sie erhalten Kaffee und Kuchen, Snacks, Erfrischungen, Zeitschriften und vieles mehr erhalten.
Öffnungszeiten
Montag bis Freitag: 08:00 Uhr bis 14:30 Uhr
Samstag und Sonntag: geschlossen
Paulus deluxe
Patienten, die Ihren Klinikaufenthalt mit besonderem Komfort verbinden möchten, können Hotelservice im Krankenhaus hinzubuchen.


Paulus Karriere
Die Paulus Kliniken ist einer der größten Arbeitgeber in Dortmund. Wir bilden in allen Bereichen aus, Praktikanten, Hospitanten und Studenten sind herzlich willkommen.
Bei uns arbeiten die Menschen in überschaubaren Einheiten, in denen die Leistung des Einzelnen geschätzt wird. Standortübergreifende Strukturen und Vernetzungen bündeln Kompetenzen, sichern Qualität und führen Mitarbeiter und Patienten am Leitfaden von etablierten Behandlungspfaden und standardisierten Versorgungsabläufen. Neueinsteiger werden nach einem verbindlich festgelegten „Einarbeitungskonzept“ in ihre Tätigkeit eingeführt. Dabei wird ihnen ein erfahrener Mitarbeiter als Pate zur Seite gestellt. In Mitarbeiterjahresgesprächen wird der Fokus darauf gerichtet, Talente in den Mitarbeitern aufzudecken und herausfinden, welche Zusatzqualifikationen und Karriereschritte sich für die Betreffenden anbieten. Ärzten bieten wir interne und externe Fort- und Weiterbildung mit persönlichem Fortbildungsbudget.
Wir bieten Ausbildungen in allen Bereichen unserer Gesellschaft, fördern unsere Mitarbeiter in Schulungen, Fort- und Weiterbildungen und unterstützen sie auf ihrem Weg zu eigenständigem und verantwortlichem Handeln. Die Grundlage unserer Arbeit ist das Ideal der christlichen Nächstenliebe. Darauf bauend sehen wir in der Vielfalt bei Herkunft und Glaubensbekenntnissen unser Kolleginnen und Kollegen eine Bereicherung. Die Vereinbarkeit von Beruf und Familie hat für uns einen hohen Stellenwert.
In den Lukas Kliniken sind Studenten der Medizin jederzeit herzlich willkommen. Unsere Chef- und Oberärzte freuen sich dem „Nachwuchs“ der Medizin in der praktischen Ausbildung zur Seite zu stehen und Ihnen ein fundiertes Wissen, aber auch Tipps und Tricks mit auf den Weg zu geben. Neben der Möglichkeit bei uns im Sinne einer Studentischen Hilfskraft im OP und auf Station aktiv zu sein, bieten wir selbstverständlich in allen Fachbereichen die Möglichkeit der Famulatur an. Bei uns sind Sie mitten im medizinischen Alltag und Lernen die Dinge, die Sie später benötigen! Bei Interesse melden Sie sich im Sekretariat der entsprechenden Abteilung oder im Sekretariat der Geschäftsführung - Sie werden entsprechend weitergeleitet.
Die SLG St. Paulus GmbH beteiligt sich mit ca. 150 Ausbildungsplätzen am Canisius Campus Dortmund, so dass jedes Jahr ca. 50 Ausbildungsplätze in der Gesundheits- und Krankenpflege durch die Lukas Gesellschaft zur Verfügung gestellt werden.
Erfahren Sie mehr ...
Ehrenamt
Die Kath. Krankenhaushilfe, unsere ehrenamtlichen "Grünen Damen und Herren" stehen Patienten tatkräftig zur Seite. Wir freuen uns über jeden, der sich engagieren möchte. Sprechen Sie einfach jemanden von der Krankenhaushilfe an oder schicken Sie eine Email.

Beherzt helfen - Förderverein des St. Lukas Klinikums
Der Verein kümmert sich um Anschaffungen und Behandlungen, die der Genesung und dem Wohlbefinden von Patienten, Heimbewohnern und Betreuten sowie der sozialen Bindung von Mitarbeitern dienen, für die durch Kostenträger oder andere Institutionen keine oder nur eine unzureichende Finanzierung möglich ist.